ЭНДОКРИННАЯ СИСТЕМА
Эндокринные железы
Гипофиз — главная железа организма человека. Он не только сам выделяет гормоны, но и оказывает влияние на производство гормонов другими железами. Гипофиз находится в основании головного мозга. Он соединен с гипоталамусом ножкой, состоящей из нервных волокон, и действует в пределах этого участка головного мозга. Гипофиз и гипоталамус вместе контролируют многие аспекты метаболизма в организме, то есть различные химические процессы, функция которых — обеспечивать функционирование всех частей человеческого тела.
Строение и функция
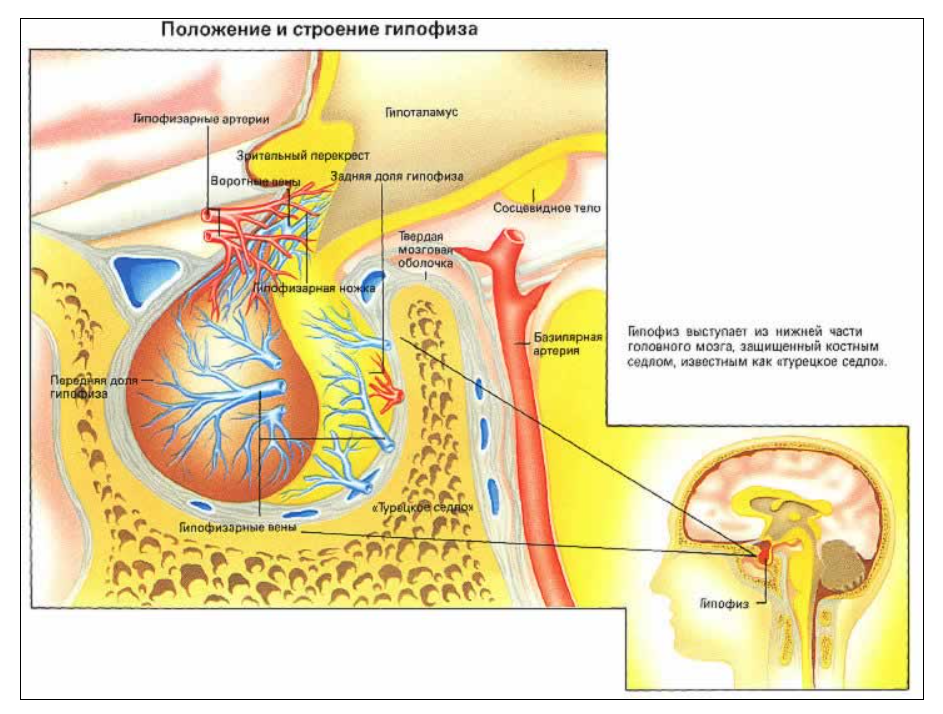
Гипофиз находится внутри защитного костного «седла», называемого «турецким седлом». Турецкое седло, или, как его называют доктора, sella, четко видно лишь на рентгеновском снимке черепа; увеличение размера седла — признак каких-то нарушений в гипофизе, требующий проведения анализов.
Железа разделена на две половинки, каждая из которых действует совершенно независимо от другой. Задняя доля соединена с гипоталамусом гипофизарной ножкой. Эта половина участвует в производстве двух главных гормонов, которые в действительности вырабатываются гипоталамусом. Отсюда они двигаются по специализированным нервным клеткам в заднюю долю гипофиза и выделяются только тогда, когда гипоталамус получает соответствующий сигнал о состоянии организма. Поэтому задняя доля гипофиза (нейрогипофиз) и гипоталамус представляют собой самостоятельный блок.
Передняя доля гипофиза (аденогипофиз) вырабатывает гормоны, которые возбуждают другие важные железы организма, а также один-два важных гормона, действующих непосредственно на ткани. Хотя эта доля не имеет прямой связи с гипоталамусом, все же она очень тесно с ним связана образом своего действия.
Поскольку передняя доля гипофиза не имеет прямых нервных связей с гипоталамусом, она зависит от серии определенных ускоряющих и тормозящих факторов для контроля над выделением гормона. Некоторые из этих факторов сами являются специализированными гормонами, которые вырабатываются в гипоталамусе и действуют на гипофизе на расстоянии нескольких миллиметров. Они переносятся в специальной группе кровеносных сосудов, называемой гипофизной воротной системой. Эта система находится между гипоталамусом и гипофизом.
Хотя многие команды для выделения гормонов исходят из гипоталамуса, передняя доля гипофиза сама имеет достаточно независимый контроль над выделением гормонов. Выделение некоторых секретов тормозится веществами, циркулирующими в крови. Примером этого может служить гормон ТТГ (тиреотронный гормон), который стимулирует щитовидную железу на шее вырабатывать ее гормоны. Выделение ТТГ гипофизом тормозится, когда в крови оказывается высокое содержание гормона щитовидной мгелезы. Этот важный принцип контроля за многими гормонами гипофиза называется «негативной обратной связью». Он означает, что уровень гормона, выделенного в железах, отдаленных от гипофиза (но зависимых от него), никогда не сможет подняться слишком высоко, так как негативная обратная связь в гипофизе перекроет выделение стимулирующих гормонов.
Гормоны гипофиза
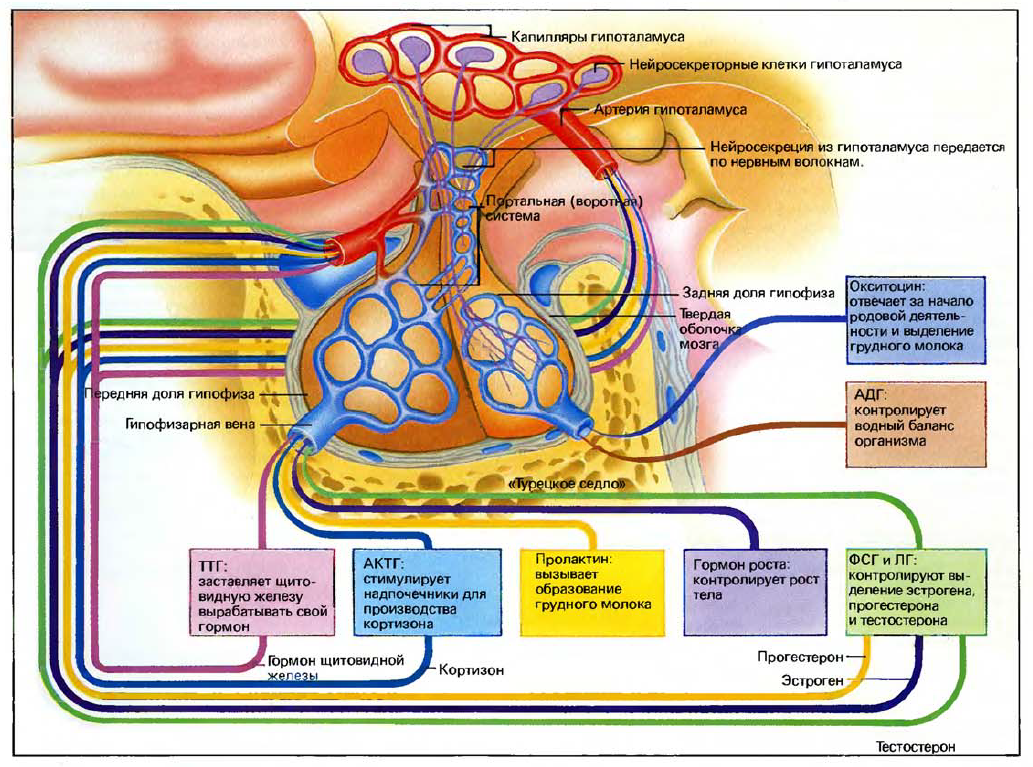
Задняя доля гипофиза вырабатывает два гормона, называемых антидиуретическим гормоном (АДГ) и окситоцином. Она также выделяет несколько веществ-нейрофизинов, чье значение и функции не до конца понятны. Однако нет никаких свидетельств того, что они действуют, как настоящие гормоны. АДГ контролирует количество воды в организме. Он воздействует на канальцы в почках, заставляя их задерживать или выделять воду. Ткань почек обладает способностью впитывать большее или меньшее количество воды из мочи, в зависимости от необходимости, в тот момент, когда моча уходит из канальцев. При выделении АДГ в кровь почки задерживают воду. Когда гормон не выделяется, большее количество воды удаляется из организма с мочой.
Роль гормона окситоцина менее ясна. Он отвечает за начало родовой деятельности и сокращение матки. Он также играет важную роль в появлении молока в грудных железах в период лактации. Считается, что у мужчин этот гормон связан с развитием оргазма.
Передняя доля гипофиза вырабатывает шесть основных гормонов. Четыре из них связаны с контролем над другими важными `железами организма: щитовидной железой, надпочечниками и половыми железами (яичниками — у женщин, яичками — у мужчин).
Активность щитовидной железы пробуждается под действием тиреотропного гормона, а кора (внешняя часть) надпочечников оказывается под влиянием гормона АКТГ (адренокортикотропный гормон). Общие уровни гормона щитовидной железы и кортизона из надпочечников поддерживаются сочетанием негативной обратной связи с гипофизом и дополнительными сигналами, идущими от гипоталамуса, например, в период стресса.
Передняя доля гипофиза вырабатывает также гормоны ФСГ (фолликулостимулирующий гормон, пролан А) и ЛГ (лютеипизирующий гормон, пролан Б). Они известны как гонадотропные гормоны, которые влияют на половые железы. Они стимулируют выделение двух главных половых гормонов, эстрогена и прогестерона, которые у женщин контролируют менструальный цикл. У мужчин ФСГ и Л Г стимулируют выделение мужских гормонов и спермы.
Гормон пролактин — один из двух гормонов передней доли гипофиза, который, похоже, действует впрямую на ткани без стимулирования какой бы то ни было другой железы. Как и гонадотропные гормоны, пролактин в большой степени участвует в контроле за воспроизведением. Пролактин играет гораздо более сложную роль в женском организме, чем в мужском. В действительности, его роль в мужском организме не ясна, хотя известно, что его избыток может иметь отрицательный эффект.
В женском организме пролактин стимулирует образование молока. В больших количествах однако он тормозит овуляцию и менструальный цикл. Этим объясняется тот факт, что кормящие женщины обычно не могут забеременеть (хотя кормление грудью нельзя считать надежным противозачаточным средством).
Другой гормон, выделяемый передней долей гипофиза, называется гормоном роста. Его роль, как показывает его название,— способствовать нормальному росту, что особенно важно в период детства и юности; однако гормон продолжает играть некоторую роль и в дальнейшей жизни человека, так как он определяет, как ткани организма должны использовать углеводы.
Щитовидная железа
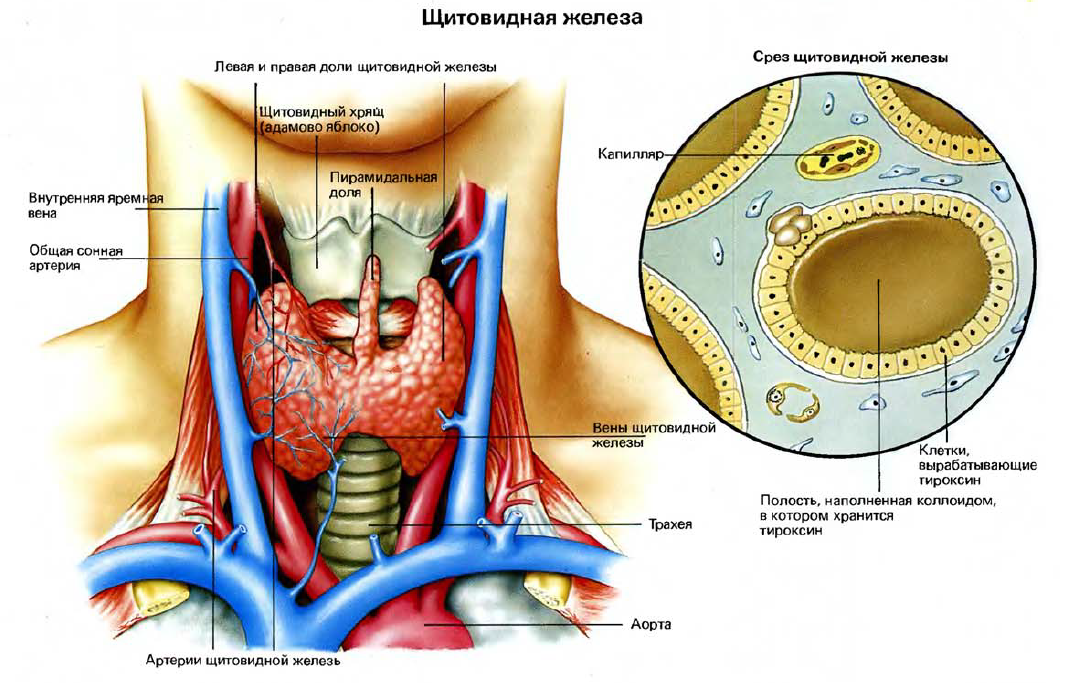
Щитовидная железа расположена на шее, чуть ниже уровня гортани. В железе имеются две доли, которые лежат впереди и по обе стороны трахеи, где она проходит вниз по передней части шеи. Две доли соединены маленьким мостиком из ткани, и там может находиться меньшая по размеру центральная доля, называемая пирамидальной. Вес железы у взрослого человека около 20 г. Функция щитовидной железы — вырабатывать гормон тироксин. Если посмотреть на железу под микроскопом, можно увидеть множество маленьких пузырьков (фолликул); это кусочки ткани, содержащей скопления коллоида — белкового вещества, с которым гормон щитовидной железы связан и из которого может быть освобожден ферментами.
Невозможно связать действие тироксина с каким-либо одним процессом. Гормон выделяется из железы и затем, очевидно, берется из крови во все клетки организма. На поверхности ядра клетки имеется рецептор, реагирующий на этот гормон. Общий эффект гормона — увеличение объема энергии, которую использует клетка; он также увеличивает количество протеина, вырабатываемого клеткой. Хотя точная роль гормона в клетке неизвестна, он необходим для поддержания жизни.
Щитовидная железа содержит йод, который жизненно необходим для ее деятельности. Это единственный орган тела, нуждающийся в йоде, и щитовидная железа весьма действенно улавливает из крови весь доступный йод. Отсутствие йода в пищевом рационе приводит к нарушению функций щитовидной железы и ее разрастанию — состоянию, называемому эндемическим зобом.
Как и многие другие эндокринные железы, щитовидная железа находится под контролем гипофиза. Когда гипофиз вырабатывает тиреотропный гормон, он увеличивает объем гормона, который выделяется из железы. Объем тиреотропного гормона, произведенного гипофизом, увеличивается, если количество тироксина, циркулирующего в системе, уменьшается, и наоборот, становится меньше, если показатель тироксина растет, что в конечном счете приводит к относительно постоянному уровню гормона щитовидной железы в крови.
Сам гипофиз находится под влиянием гипоталамуса, и объем произведенного тиреотропного гормона будет увеличиваться, если происходит выделение из гипоталамуса вещества, называемого ТВГ (гормон, способствующий выделению тиреотропного гормона).
Ситуация осложняется еще и тем, что гормон щитовидной железы вырабатывается в двух вариантах, в соответствии с числом атомов йода, содержащихся в них. Большая часть выделяемого из железы гормона — в форме тетрайодотиронина, содержащего четыре атома йода и известного как Т4. Однако активным гормоном на уровне клетки является трийодотиронин, содержащий три атома йода и известный как ТЗ. Хотя железа выделяет некоторое количество ТЗ в кровь, основной ее продукт — Т4, и в тканях он превращается в ТЗ. Иногда ткани вместо этого создают неэффективное соединение, называемое «обратный ТЗ». Это означает, что в тканях будет более низкая активность гормона щитовидной железы, даже если в крови уровень содержания гормона будет нормальным.
Паращитовидные железы
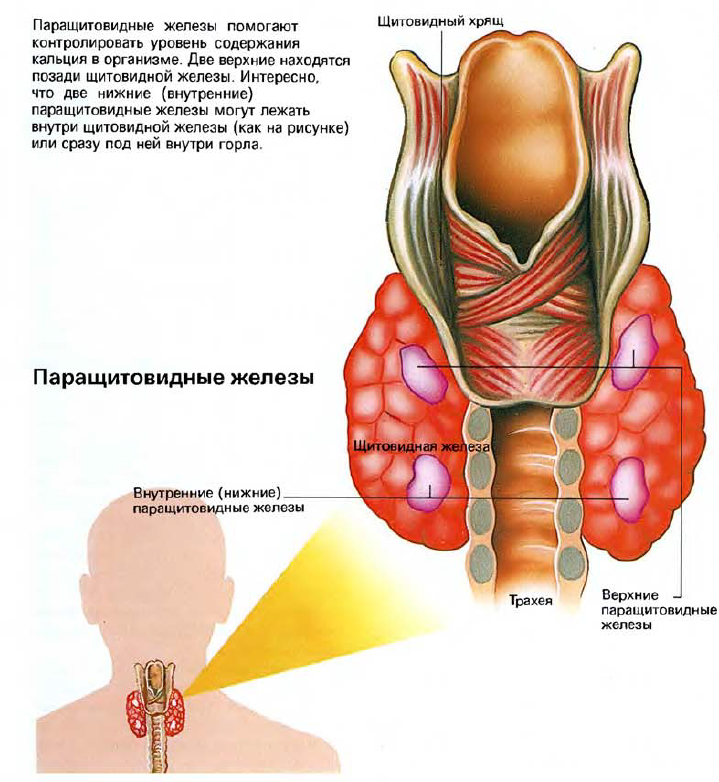
Паращитовидные железы — это четыре маленькие железы, расположенные позади щитовидной железы. Они играют главную роль в контроле за уровнем содержания в организме кальция. Кальций — необходимый для жизни минерал не только потому, что это главньгй структурный элемент при образовании костей и зубов, но также и потому, что он играет основную роль в работе мышц и нервных клеток. Уровень содержания кальция в организме должен поддерживаться в постоянных пределах, иначе мышцы перестанут работать и могут случиться судороги. Вот тут в дело вступают паращитовидные железы: они сохраняют уровень кальция в равновесии. Абсорбция кальция в кровь контролируется витамином Д, который человек получает из солнечных лучей и некоторых видов пищи, и важным гормоном, выделяемым пара-щитовидными железами; этот гормон называется паратгормоном.
Если уровень содержания кальция слишком низкий, паращитовидные железы выделяют повышенное количество гормона, который берет кальций из костей, чтобы повысить его уровень в крови. И наоборот, если кальция слишком много, паращитовидные железы уменьшают или совсем прекращают выделение паратгормона, таким образом снижая уровень содержания кальция. Паращитовидные железы так малы, что их трудно обнаружить. Две верхние расположены позади щитовидной железы; две нижние могут практически быть внутри щитовидной железы или иногда под ней внутри горла.
Поджелудочная железа
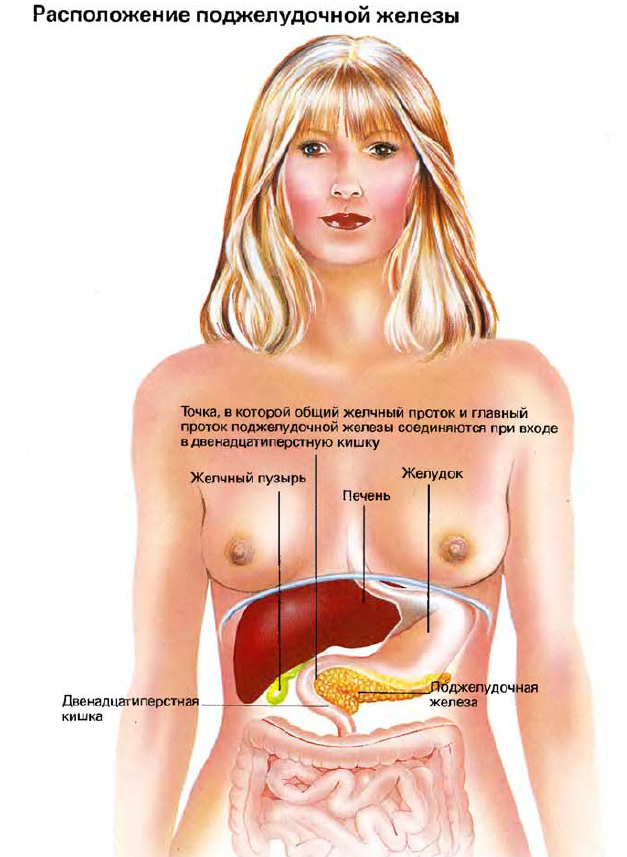
Поджелудочная железа, одна из самых больших желез в организме человека, на самом деле представляет собой две железы в одной. Почти все ее клетки заняты секрецией. Это эндокринная железа, выделяющая гормоны, самый важный из которых — инсулин. Это также и экзо-кринная железа, выделяющая секрет в кишку (или другую полость в организме) больше, чем в кровь.
Поджелудочная железа расположена поперек верхней части брюшной полости, перед позвоночником и поверх аорты и полой вены (главной артерии и главной вены тела человека). Двенадцатиперстная кишка обернута вокруг головки поджелудочной железы. Остальная часть двенадцатиперстной кишки состоит из тела и хвоста, которые вытягиваются влево по позвоночному столбу.
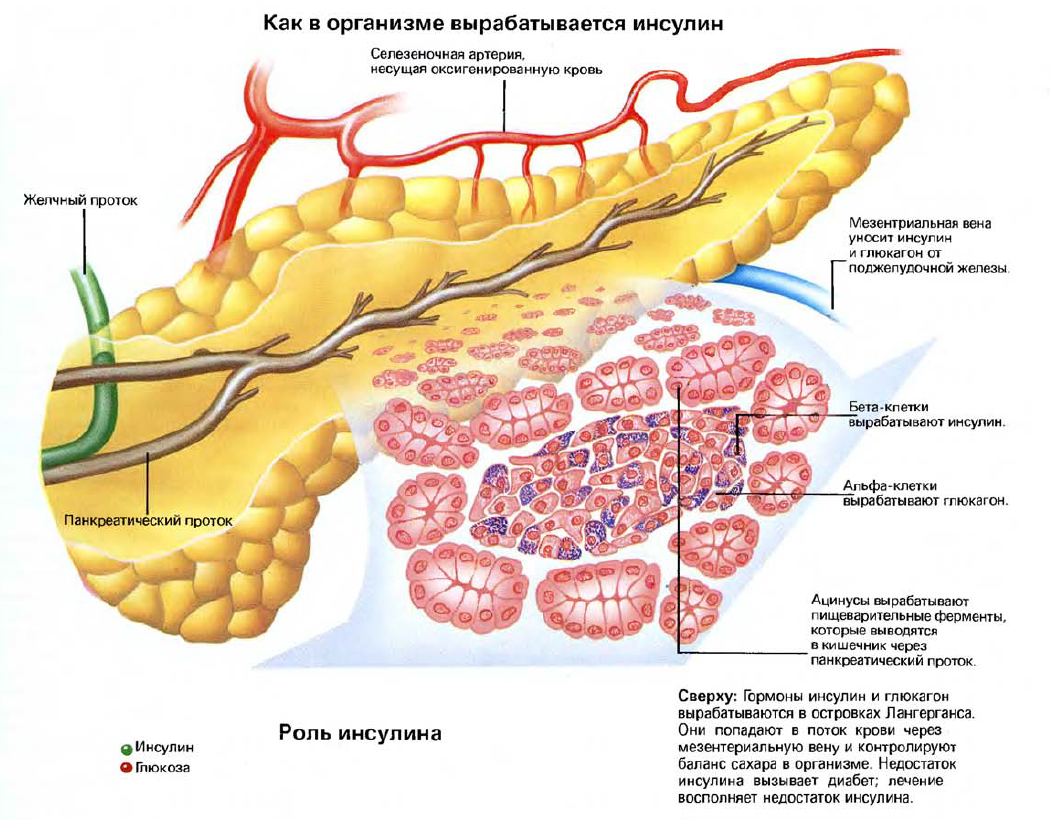
Основные структуры в поджелудочной железе — ацинусы (дольки): это скопления выделяющих секрет клеток вокруг слепого конца маленького протока. Каждый проток соединяется с протоками от других долек до тех пор, пока все они в конце концов не соединятся с главным протоком, идущим по центру поджелудочной железы. Среди долек находятся маленькие группы клеток, называемые «островками Лангерганса» (панкреатическими островками): они-то и представляют «другую жизнь» поджелудочной железы в качестве эндокринного органа, выделяющего инсулин, который необходим для постоянного контроля за уровнем содержания сахара.
«Островки» также вырабатывают гормон — глюкагон, который способствует скорее поднятию, чем снижению, уровня сахара в крови. Точное назначение глю-кагона не ясно.
Назначение инсулина — сохранять содержание сахара в крови на нормальном уровне. Недостаток этого гормона вызывает диабет — заболевание, которое лечится инъекциями инсулина, взятого у животного или произведенного искусственным путем.
Если уровень содержания сахара в крови начинает расти выше определенных границ, «островки Лангерганса» реагируют выделением инсулина в кровь. Инсулин ликвидирует влияние таких гормонов, как кортизон и адреналин, которые повышают уровень содержания сахара в крови.
Инсулин проявляет свое действие тем, что дает возможность сахару перейти из крови в клетки тела, где он используется в качестве «топлива» (сгорает). Но если инсулина нет, сахар из крови не может превращаться в топливо для клеток, и возникает диабет.
Есть два типа диабета. Первый тип — сахарный диабет — известен как просто диабет. Второй тип — несахарный диабет — встречается редко и возникает в связи с нарушениями функций гипофиза в черепе. У большинства больных диабетом недостаток инсулина объясняется нарушениями функций поджелудочной железы — разрушением клеток, вырабатывающих инсулин. Никто точно не знает, как происходит разрушение, этому вопросу посвящаются многочисленные исследования. Похоже, что некоторые люди склонны к диабету, и какой-то фактор, возможно, инфекция, провоцирует заболевание.
Форма диабета, которая развивается внезапно из-за полного отсутствия или серьезного недостатка инсулина, обычно бывает у молодых людей или детей, ее часто называют «юношеским диабетом». К счастью, этот вид диабета лечится инъекциями инсулина, произведенного из поджелудочных желез крупного рогатого скота и свиней.
Однако большинство диабетиков страдают от так называемого диабета зрелого возраста. В этом случае поджелудочная железа выделяет инсулин, часто в нормальном объеме, но ткани организма становятся чувствительными к его действию, и именно это приводит к высокому уровню содержания сахара в крови.
Заболевание часто идет рука об руку с ожирением (проблемой избыточного веса), тогда его лечат диетой, чтобы уменьшить сахарную нагрузку. Обычно наряду с диетой больной принимает таблетки, стимулирующие поджелудочную железу выделять больше инсулина.
В действительности, к сожалению, существует смешение этих двух типов диабетов. Некоторые взрослые и даже дети страдают диабетом зрелого возраста, в то время как пожилые пациенты иногда нуждаются в дополнительном инсулине, чтобы снизить уровень содержания сахара в крови.
Надпочечники
Надпочечники расположены непосредственно над почками, где они сидят, как колпачки, на верхушке каждой почки. Каждая железа состоит из двух четко различимых частей: внутреннего мозгового слоя и внешней оболочки, называемой корой. Эти части выделяют разные гормоны, каждый из которых имеет собственную функцию.
Мозг, или ядро, надпочечников — это часть железы, которая выделяет адреналин и близко родственный ему норадреналин. Вместе их называют гормонами «сражайся и убегай», потому что они готовят тело к сверхусилию, которое необходимо при встрече с опасностью, для преодоления стресса и выполнения трудной задачи. Мозговое вещество надпочечника тесно связано с нервной системой. Это необходимо для железы, отвечающей за подготовку организма к началу неожиданного действия.
Мозговое вещество надпочечника тесно связано с нервной системой. Это необходимо для железы, отвечающей за подготовку организма к началу неожиданного действия.
В настоящее время опасности и стрессы, с которыми человек сталкивается, могут быть как психологическими, так и физическими, но в любом случае в организме возникает одинаковая физическая реакция. Происходит выброс адреналина, который заставляет сердце биться чаще и мощнее. Это поднимает кровяное давление, но в то же время, сужая кровеносные сосуды у поверхности тела и в кишках, направляет поток крови к сердцу—вот почему человек «белеет от страха». Адреналин также превращает гликоген, хранящийся в печени и мышцах, в глюкозу, необходимую для дополнительной энергии.
Когда опасность минует или стресс снимается, производство адреналина сокращается и организм приходит в нормальное состояние. Однако если опасность или стресс являются постоянными или если человек в течение длительного времени перевозбужден или находится в состоянии стресса, тело остается готовым к действию, со временем это может привести к заболеваниям, связанным со стрессами.
Кора надпочечников
Завернутая вокруг ядра надпочечника, кора надпочечника выделяет несколько гормонов, известных как стероиды, самые важные из них — альдостерон и кортизон.
Альдостерон
Есть три типа стероидов, каждый из которых выполняет совершенно отличную от других функцию. Первый тип — солевые и водные гормоны, они способствуют задержанию жидкости в организме. Главный гормон в этой категории — альдостерон, который действует как химический посланец и передает почкам команду уменьшить объем соли, теряющейся с мочой.
Соль определяет объем циркулирующей крови, которая в свою очередь влияет на эффективность работы сердца как насоса. Каждая молекула соли в организме сопровождается большим количеством молекул воды. Это означает, что при большой потере соли организм теряет еще больший объем воды, а это уменьшает объем и давление циркулирующей крови. В результате сердце испытывает трудности в прокачке достаточного количества крови по всему телу.
Выделение альдостерона контролируется гормоном ренином, вырабатываемым почками. Система работает как качание на доске: когда альдостерона мало, ночки вырабатывают ренин, и уровень гормона повышается; когда уровень альдостерона слишком высок, почки снижают свою активность и количество гормона в крови возвращается к нормальному уровню.
Кортизон
Сахарные гормоны, из которых самым важным является кортизон, отвечают за подъем уровня содержания глюкозы в крови. Глюкоза — главное топливо организма; когда возникает нужда в дополнительном объеме ее, как например в период стрессов, кортизон вызывает превращение белка в глюкозу.
Многие гормоны действуют в направлении увеличения уровня содержания сахара в крови, но кортизон — самый важный гормон. В противоположность этому существует лишь один гормон, который снижает уровень содержания сахара, — это инсулин. По причине такого дисбаланса возможно возникновение недостатка инсулина, выражающееся в заболевании, известном как диабет, которое лечится инсулином в форме таблеток или инъекций.
Кортизон не только играет ключевую роль в процессе метаболизма, он также жизненно необходим для функционирования иммунной системы, защищающей организм от болезней и травм. Но если нормальный уровень кортизона поднимается в результате лечения (например, предотвращения отторжения после трансплантации), сопротивляемость против инфекции понижается. Естественным путем организм не вырабатывает избыточное количество кортизона.